Częstość występowania krztuśca w Polsce – czy jest się czego bać?
Przed wprowadzeniem masowych szczepień przeciw krztuścowi w 1960 roku corocznie w Polsce odnotowywano kilkadziesiąt tysięcy zachorowań. Krztusiec był częstą przyczyną zgonów u dzieci poniżej 1. roku życia.
Po wprowadzeniu szczepień na szeroką skalę liczba zachorowań na krztusiec w ciągu kolejnych lat zmniejszyła się prawie 100-krotnie. Od połowy lat 90. obserwowano ponowny wzrost zachorowań na tę chorobę, spowodowany spadkiem odporności poszczepiennej. W związku z wprowadzeniem w 2003 roku dawki przypominającej szczepionki u dzieci w 6. roku życia odnotowano poprawę sytuacji epidemiologicznej krztuśca – rejestrowano ok. 2–3 tys. zachorowań rocznie. Wszystko jednak wskazuje na to, że krztusiec powraca.
W 2012 roku odnotowano najwyższą od około 40 lat liczbę zachorowań na krztusiec, tj. 4683 przypadki, w tym 1497 wymagających hospitalizacji. W 2013 i 2014 roku odnotowano odpowiednio 2185 i 2102 zachorowania. W 2015 roku zarejestrowano 4956 przypadków zachorowań na krztusiec, tj. liczbę ponad dwukrotnie wyższą w porównaniu do 2014 roku. W 2016 roku liczba zarejestrowanych zachorowań wzrosła aż do 6855 przypadków (1).
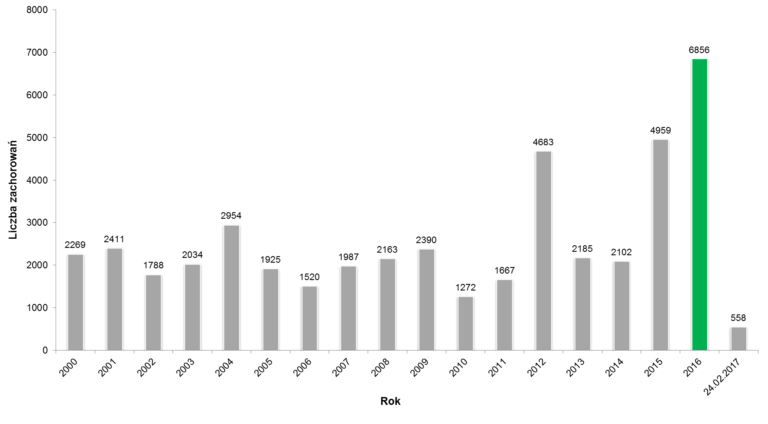
Obserwowane jest przesunięcie zachorowań do starszych grup wieku. Krztusiec obecnie występuje najczęściej wśród młodzieży między 10. a 14. rokiem życia, a także wśród osób dorosłych oraz starszych (2).
Krztusiec jest chorobą zakaźną wywoływaną przez bakterie Bordetella pertussis, które proliferują w błonie śluzowej dróg oddechowych, uszkadzając ją. Do zakażenia dochodzi drogą kropelkową. Najbardziej typowym objawem są napady kaszlu (prowadzące nawet do wymiotów) trwające przez kilka tygodni.
Zapobieganie krztuścowi
Krztusiec może powodować ciężkie powikłania, np. zapalenie płuc, występujące szczególnie u niemowląt w wieku poniżej 6 miesięcy. Zaleca się szczepienia dzieci – najszybciej jak to możliwe (od 3. miesiąca). Immunizacja podstawowa wymaga 5 inokulacji do 6. roku życia, a także dawek przypominających w dzieciństwie i w okresie dojrzewania. Zachęca się również dorosłych do szczepienia się przeciwko krztuścowi średnio co 10 lat. Niniejsze zalecenie skierowane jest przede wszystkim do osób pracujących w placówkach służby zdrowia, kobiet w wieku rozrodczym, a także do osób, które mają ścisły kontakt z noworodkami. Kobiety w ciąży mogą być również zaszczepione, jeśli istnieje ryzyko zakażenia. Uważa się, że brak szczepień przypominających u nastolatków i dorosłych jest jedną z głównych przyczyn obecnego wzrostu liczby przypadków krztuśca.
Odporność na Bordetella pertussis nie jest dożywotnia, czego dowiódł wzrost zachorowań w połowie lat 90. Zarówno szczepienie, jak i przebyte zakażenie nie wykluczają ponownego zachorowania. U pacjentów objawowych zaleca się przeprowadzenie stosownej diagnostyki laboratoryjnej.
Diagnostyka krztuśca
W początkowej fazie choroby bakterie można wykryć w błonie śluzowej (materiał z wymazu z gardła lub głębokiego wymazu z nosa) metodami bezpośrednimi: poprzez hodowlę lub reakcję PCR. Hodowla ma szczególne znaczenie u noworodków i niemowląt podejrzanych o krztusiec (3, 4). Czułość hodowli spada znacznie wraz z przebiegiem choroby, od ok. 55% w 1. tygodniu choroby do ok. 10% w 4. tygodniu (5). Ponadto włączenie antybiotykoterapii obniża przydatność diagnostyczną hodowli i może dawać wyniki fałszywie ujemne. Badanie PCR jest najczulszą metodą w wykrywaniu krztuśca (6). Czułość PCR w 3. i 4. tygodniu od wystąpienia objawów wynosi odpowiednio 64% i 56% (7).
W późniejszych etapach zakażenia można posiłkować się metodami pośrednimi, np. diagnostyką serologiczną. Specyficzne przeciwciała są syntetyzowane po upływie 1 do trzech 3 tygodni od zakażenia i mogą być oznaczane za pomocą testu ELISA. Rekomenduje się test ELISA, w którym jako antygen jest zastosowana toksyna krztuścowa (pertussis toxin, PT), najbardziej specyficzna dla tego gatunku bakterii. Wedle wytycznych ECDC (8) należy oznaczyć przeciwciała klasy IgG przeciw toksynie krztuścowej (PT) w 2 próbkach krwi w odstępie 3–5 tygodni. Za dodatni należy uznać 4-krotny wzrost poziomu przeciwciał. W przypadku braku możliwości oznaczenia drugiej próbki krwi lub wyniku niemiarodajnego należy pomocniczo oznaczyć poziom przeciwciał klasy IgA. Czułość badania przeciwciał anty-PT IgA jest dużo niższa, ale są to przeciwciała bardzo specyficzne i mogą być również oznaczane podczas diagnostyki laboratoryjnej. Określanie specyficznych IgM nie jest zalecane, ponieważ przeciwciała te mają niską wartość diagnostyczną.
Po rozpoznaniu krztuśca lekarz ma obowiązek zgłosić zachorowanie do Powiatowej Stacji Sanitarno-Epidemiologicznej.
Piśmiennictwo
- http://wwwold.pzh.gov.pl/oldpage/epimeld/index_p.html#04
- http://szczepienia.pzh.gov.pl/
- Cianciara J., Juszczyk J., Choroby zakaźne i pasożytnicze, Wyd. CZELEJ, Lublin 2007, s. 676–679.
- Szczeklik A., Choroby wewnętrzne, stan wiedzy na 2010, Medycyna Praktyczna, Kraków 2010, s. 2113–2114.
- Radiukiewicz E., Aksiucik M., Krztusiec – zagrożenie ponownie aktualne, Przegl Epidemiol 2003, 57: 275–280.
- Paisley R.D., Blaylock J., Hartzell J.D., Whooping cough in adults: an update on a reemerging infection, Am J Med 2012, 125: 141–143.
- Gilbert D., The Sanford Guide to Antimicrobial Therapy 2012, Antimicrobial Therapy Inc. 2012.
- Riffelmann M. et al., Guidance and protocol for the serological diagnosis of human infection with Bordetella pertussis, ECDC Technical Report, 2012.

Katarzyna Buska-Mach
Kierownik Działu Promocji Produktów i Szkoleń Stacjonarnych, Senior Product Manager ds. Neurologii i TORCH 10





Dodaj komentarz